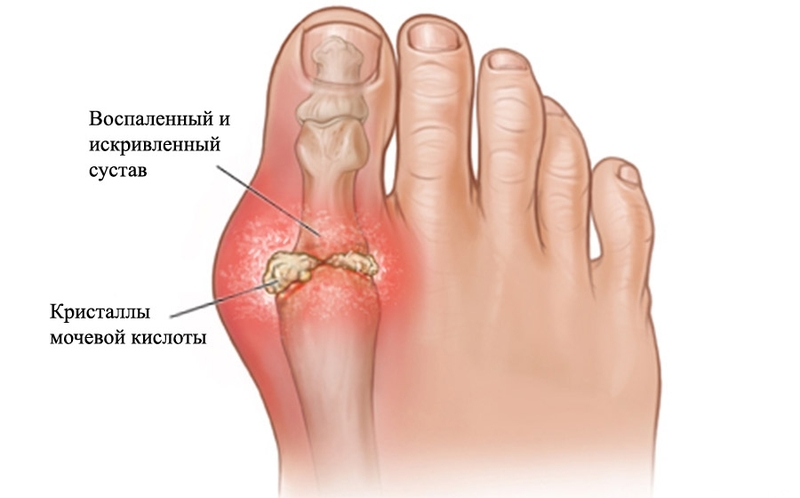
Упоминание о подагре встречается в рукописях, сохранившихся со времён Гиппократа. По современным представлениям, подагра является хроническим заболеванием, связанным с нарушением пуринового обмена, вследствие чего в крови повышается содержание мочевой кислоты, а в тканях откладываются соли этой кислоты – ураты.
Основные клинические проявления подагры связаны с развитием подагрического артрита и формированием подагрических узлов (тофусов). Существенное значение в клинической картине подагрического артрита имеет поражение почек, которые являются органами-мишенями при нарушении пуринового обмена. Степень поражения почек в большинстве случаев определяет судьбу больного.
Предрасположенность к подагре
Подагра достаточно часто встречающееся заболевание. Заболеваемость подагрой составляет примерно 0,2-0,35 случаев на 1000 населения. Чаще всего заболевание развивается у мужчин в возрасте после 40 лет. У женщин подагра возникает, как правило, при наступлении менопаузы. У представителей обоих полов приступы подагры могут проявляться и в более раннем возрасте.
Предрасположенность к подагре часто бывает обусловлена генетически. Однако возникновение нарушений пуринового обмена может быть спровоцировано неправильным питанием, злоупотреблением алкоголем, малоподвижным образом жизни, чрезмерными физическими нагрузками. Развитию тофусов способствуют травмы суставов (именно здесь отложения кристаллов мочевой кислоты скапливаются в первую очередь).
Профилактика подагры
Основным средством профилактики подагры является диета. В первую очередь в рационе необходимо уменьшить количество пищи, при переваривании которой образуется большое количество мочевой кислоты.
Показана полноценная по калорийности диета с ограничением животных жиров, поваренной соли, сниженным количеством белка. Рекомендуется:
- употреблять больше жидкости (более 1,5-2 литров в сутки);
- выпивать перед сном 1 стакан жидкости;
- не голодать;
- исключить из рациона жирное/жареное мясо, особенно молодых животных (цыплята, телятина), жирную рыбу, бульоны, субпродукты (печень, почки, язык, мозги), сало, консервы, бобовые, алкоголь. Ограничить употребление грибов, томатов, салата, щавеля, шпината, ревеня, цветной капустуф, брюквы, редиса, малины, шоколада, чая, кофе, какао.
- использовать в рационе отварное мясо (говядина), кура или рыба 150 г не более 2-3 раз в неделю, яйца (1-2 шт. 2-3 р. в неделю), молочные продукты, неострый сыр, овощи (кроме перечисленных и маринованных), крупы, фрукты и ягоды, щелочные минеральные воды, соки. Рекомендуется проводить разгрузочные дни 1-2 раза в неделю (творожные — 500г/сут., кефирные — 1,2 л/сутки, молочные- 1,2 л/сутки, фруктовые- 1,5 кг яблок или мякоти арбуза или бананов).
Диагностика подагры. Критерии диагностики
- Наличие характерных кристаллических уратов в суставной жидкости.
- Наличие тофусов (образования, локализующиеся в подкожной жировой клетчатке), содержащих кристаллические ураты, подтвержденные химически или поляризационной микроскопией.
- Наличие как минимум 6 из 12 ниже представленных признаков:
— более чем одна острая атака артрита в анамнезе;
— максимум воспаления сустава уже в первые сутки;
— моноартикулярный характер артрита;
— покраснение кожи над пораженным суставом;
— припухание или боль, локализованные в I плюсне-фаланговом суставе;
— одностороннее поражение суставов свода стопы;
— узелковые образования, напоминающие тофусы;
— гиперурикемия (повышение уровня мочевой кислоты);
— одностороннее поражение I плюснефалангового сустава;
— асимметричное припухание пораженного сустава;
— обнаружение на рентгенограммах субкортикальных кист без эрозий;
— отсутствие флоры в суставной жидкости.
- Для постановки диагноза достаточно получить положительный ответ на один из трех пунктов: A, B, C.
- Наиболее типичным при подагрическом артрите является поражение первого сустава большого пальца ноги в месте соединения пальца со стопой. Заболевание проявляется как приступ артрита, с острой болью, преимущественно в ночное время или утренние часы. Часто он сопровождается повышением температуры, ознобом. Палец опухает, его кожный покров в этот момент приобретает красный, а иногда багрово-фиолетовый оттенок. Прикосновение к нему вызывает острую боль. Дебют подагрического артрита с поражения других суставов наблюдается значительно реже (в основном, у людей пожилого возраста), в связи с чем иногда возникает необходимость проведения дифференциальной диагностики с другими воспалительным артропатиями.
Лечение подагры. В лечении подагры можно выделить 3 основные задачи:
- завершить острый приступ и предотвратить его рецидив;
- предотвратить или снизить проявления хронической подагры;
- профилактировать поражение внутренних органов.
Для профилактики подагрического артрита у лиц с зафиксированной гиперурикемией (повышенное содержание мочевой кислоты в крови) необходимо:
- соблюдать диету с пониженным содержанием пуринов;
- курсовой приём энтеросорбентов;
- обязательное диспансерное наблюдение с контролем уровня мочевой кислоты.
Диета больных подагрой должна быть бедной пуринами, что позволяет в некоторой мере ограничить приём медикаментозных средств. Бульоны и соусы исключаются, ограничивается употребление мяса (любого, в т. ч. птицы), томатов, фасоли, гороха, чечевицы, шпината. Потребность в белках обеспечивается за счёт сыра, яиц, молока. Значительно снижает содержание уратов в плазме ограничение приёма алкогольных напитков.
Во время активного воспалительного процесса при необходимости проводят внутрисуставные или периартикулярные иньекции глюкокортикостероидов, которые отличаются друг от друга быстротой наступления эффекта и сроком действия противовоспалительного эффекта. В основном проводят инъекции в крупные суставы, однако иногда при выраженном моноартрите возможно введение гормональных препаратов в мелкие суставы кистей и стоп.
Перед внутрисуставным введением важно убедиться в отсутствии бактериального артрита. После внутрисуставных иньекций следует избегать нагрузки на пораженный сустав, как минимум в течение суток. Необоснованное назначение внутрисуставных иньекций может усугубить повреждения в суставе, поэтому решение о проведении данной процедуры должно приниматься только после консультации ревматолога.
При лечении приступов подагры широко применяется плазмаферез. Это метод очистки крови с помощью специальной установки. При плазмаферезе у пациента забирается порция крови и разделяется на плазму и форменные элементы, которые возвращаются в кровь обратно, а плазма, содержащая токсические вещества удаляется. Плазмаферез позволяет уменьшить в крови уровень мочевой кислоты и снизить лабораторную активность заболевания. Показанием к плазмаферезу являются артриты и воспаление околосуставных мягких тканей, внутренние воспалительные изменения, острый приступ, высокий уровень мочевой кислоты в крови. Курс плазмафереза позволяет снять воспалительный процесс суставов, способствует рассасыванию тофусов.
Помимо плазмафереза при лечении острых приступов подагры используются физиотерапевтические методы лечения: УФ-облучение в эритемных дозах для снятия болей, низкоинтенсивная УВЧ-терапия, сантиметроволновая терапия, высокочастотная магнитотерапия, ДМВ-терапия на надпочечники для снятия воспаления.
Вторичная подагра развивается на фоне ряда заболеваний:
- почечная недостаточность;
- онкопатология;
- заболевания крови и другие.
В этих случая профилактическими мероприятиями являются
— соблюдение диеты с пониженным содержанием пуринов
— курсовой приём энтеросорбентов
— приём поддерживающей дозы аллопуринола (100 mg)
Лечение острого приступа подагры.
Для лечения острого приступа подагры широко применяются известные всем нестероидные противовоспалительные препараты (НПВП), которые имеют ряд преимуществ:
- низкая частота побочных явлений;
- возможность замены другими препаратами;
- быстрый эффект;
- хорошая переносимость.
Препараты группы нестероидных противовоспалительных препаратов широко применяются при хронической подагре. Порой эффективны препарат сочетанного действия . В настоящее время в лечении подагры широко используются методы экстракорпоральной гемокоррекции (ЭГ), более эффективные в отношении «очистки крови» от различных шлаков и токсических веществ. Благодаря их применению из организма больного выводятся патологические субстанции, чем значительно снижается тяжесть течения подагры: уменьшается выраженность суставного синдрома, улучшаются показатели функции почек, иммунологические характеристики.
Для предотвращения повторных приступов подагрического артрита необходимо добиться снижения уровня в плазме мочевой кислоты, для этого применяется две группы лекарственных веществ: препараты, способствующие выведению мочевой кислоты почками (урокозурические) и препараты, снижающие её синтез (урикодепрессивные).
Таким образом, снижению тяжести течения подагры и подагрического артрита способствует соблюдение диеты, регулярный приём базисных препаратов (урикозурических, урикодепрессивных), при необходимости – НПВП, а также проведение курсов ЭГ с интервалами 6-8 месяцев.